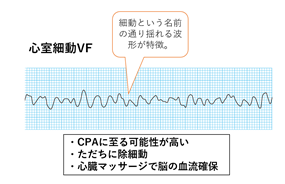
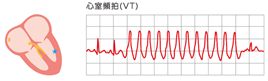
続きです。
【感染性心内膜炎と合併症】
・IEは血流にのって全身に菌が回る→全身の臓器への感染症を引きおこす可能性がある。
→痛みを訴える部位は常にその部位の膿瘍性病変がないかを画像チェック
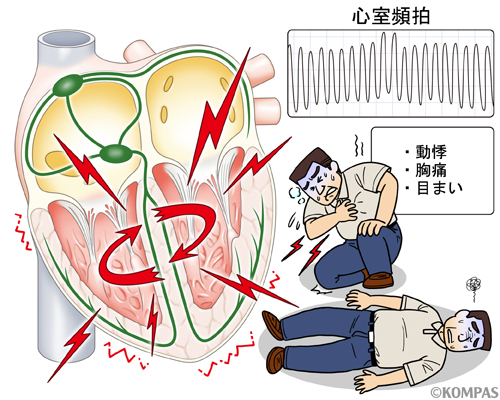
・心臓への感染なので循環動態への影響がある合併症を引き起こす可能性がある
・心不全、くも膜下出血
|
臓器
|
IEの合併症
|
補足説明
|
|
心臓
|
・うっ血性心不全
・弁破壊に伴う弁逆流
・疣贅による流出路閉塞
・弁周囲膿瘍、心筋膿瘍
・不整脈(房室ブロック、脚ブロック)
・心外膜炎、心筋梗塞
|
・新たに出現した心電図異常は心筋深層への感染の波及を示唆する。
|
|
中枢神経
|
・脳梗塞
・感染性脳動脈瘤
・くも膜下出血
(↑頭蓋内の末梢動脈の感染性動脈瘤の破綻が原因)
・脳膿瘍、髄膜炎
|
・神経所見の有無に注意する
・治療開始後でも急な意識障害で発症することがある。
・頭蓋内動脈瘤は破裂した場合、極めて死亡リスクが高い。
★中枢神経合併症抗菌薬開始後も起こりうるため、IEでは抗菌薬開始後に少しでも
神経症状を訴えた場合、積極的な画像検索が重要!!
|
|
動脈瘤
|
・感染動脈瘤
(腹部大動脈、腸管膜動脈、腎動脈、Valsalva洞など)
|
・治療開始後の急なショックバイタルでは常に考える。
|
|
腎臓
|
・免疫現象による腎炎
・腎梗塞(感染性塞栓による)
・薬剤による腎毒性
|
・腎機能悪化時には感染に伴うものか薬剤性かは判別不能であり、薬剤性として対応するしかない。
|
|
転移性病巣
(局所の化膿性疾患)
|
・骨髄炎
・硬膜外膿瘍
・脾膿瘍
・筋肉内膿瘍(腸腰筋膿瘍含む)
・化膿性関節炎
|
・痛みを訴える部位の画像検索は必須。
・それにより治療期間も変わる。
・ドレナージしない膿瘍性病変の治療期間は画像での消失までである。
|
P.140、143、144
・心不全はIEの中で最も多い死因の1つ。緊急手術も多い
(↑弁への感染による弁破壊で疣贅による)
P.143
・疣贅による冠動脈塞栓で心筋梗塞になることもある(ただ、マレ)
P.143
【IEで膿瘍性病変をしっかり確認する理由】
◎下記の「症状が改善しない」「治療期間が変わってくる」という2つの理由があるため
・膿瘍性病変があればドレナージしないと痛みなど症状が改善しないことが多いから
・ドレナージしない膿瘍性病変の治療期間→画像での消失まで
(IEとしての4~6週間治療が終わったから終了というわけではない)
・転移性病巣の膿瘍性病変は初期には画像上ははっきりしないことがある
・初期から痛みがあるけれども入院時の画像でははっきりしなかったのに繰り返し撮って出てくることもある
(初期に痛みがなくて後ほど出てくるといった経過ではない)
P.143、145
【感染性心内膜炎を疑う条件】
・心臓の基礎疾患のない若年者の心不全→珍しい。IEからの心不全になってないか確認
・不明熱→IEを疑う
・原因不明の心不全→IEを疑う
P.142
【IEの合併症治療】
・骨髄炎合併:IEよりも治療期間が長くなる。
・中枢神経合併:抗菌薬を中枢神経ドーズに増やす必要がある(用量がIE用量を超えることもある)
P.150
【中枢神経系への移行性】
中枢移行性が良い:CTRX、ABPC
中枢移行性が悪い:VCM、CEZ
(SBT/ABPCはSBTの髄液移行性のデータに乏しい)
P.150、151
【IEに中枢神経合併症がある場合の治療(心内膜炎+髄膜炎ドーズ)】
|
MSSAの場合
|
1.CTRX2g×2±15mg/kg×2
2.MEPM2g×3
3.CFPM1g×3
(※人工弁の場合はRFP900mg/3×の併用を検討)
|
|
MRSAの場合
|
VCM15mg/kg×2
(人工弁の場合にはGM3mg/kg×1+RFP900mg/3×の併用を検討)
|
※MEPM:治療効果は期待できる可能性があるが長期使用になることを考えると避けたい。
P.151、レジデントのための感染症マニュアルP.649
【IEの治療期間~弁置換術を行われた場合~】
・弁置換術が施行された場合、自然弁と同じと扱う。
→治療期間は4~6週間(適切な抗菌薬開始日から起算して)(←手術日をday1とする必要はない)
(※ただ、手術時に採った弁培養が陽性の時のみ手術日をday1とする)
P.151
【IEは長期治療になる】
抗菌薬長期使用では原疾患の治療がスムーズに終了することのほうが珍しい
抗菌薬による副作用は必発(CDIなど)
薬疹が出た場合は適切な抗菌薬への変更などを迅速に対応する
![[商品価格に関しましては、リンクが作成された時点と現時点で情報が変更されている場合がございます。] [商品価格に関しましては、リンクが作成された時点と現時点で情報が変更されている場合がございます。]](https://hbb.afl.rakuten.co.jp/hgb/1ec5eada.02841502.1ec5eadb.6360daa5/?me_id=1213310&item_id=17437705&pc=https%3A%2F%2Fthumbnail.image.rakuten.co.jp%2F%400_mall%2Fbook%2Fcabinet%2F3417%2F9784525703417.jpg%3F_ex%3D240x240&s=240x240&t=picttext)

![[商品価格に関しましては、リンクが作成された時点と現時点で情報が変更されている場合がございます。] [商品価格に関しましては、リンクが作成された時点と現時点で情報が変更されている場合がございます。]](https://hbb.afl.rakuten.co.jp/hgb/1ec5eada.02841502.1ec5eadb.6360daa5/?me_id=1213310&item_id=16990664&pc=https%3A%2F%2Fthumbnail.image.rakuten.co.jp%2F%400_mall%2Fbook%2Fcabinet%2F6021%2F9784840746021.jpg%3F_ex%3D240x240&s=240x240&t=picttext)
![[商品価格に関しましては、リンクが作成された時点と現時点で情報が変更されている場合がございます。] [商品価格に関しましては、リンクが作成された時点と現時点で情報が変更されている場合がございます。]](https://hbb.afl.rakuten.co.jp/hgb/1f4739e7.0a5e50fe.1f4739e8.9dd096db/?me_id=1259747&item_id=13314141&pc=https%3A%2F%2Fthumbnail.image.rakuten.co.jp%2F%400_mall%2Fdorama%2Fcabinet%2Fbkimg%2F2018%2F002%2F33714840.jpg%3F_ex%3D240x240&s=240x240&t=picttext)
![[商品価格に関しましては、リンクが作成された時点と現時点で情報が変更されている場合がございます。] [商品価格に関しましては、リンクが作成された時点と現時点で情報が変更されている場合がございます。]](https://hbb.afl.rakuten.co.jp/hgb/1f372e1e.2b06d4a5.1f372e1f.2c07933e/?me_id=1192065&item_id=10001278&pc=https%3A%2F%2Fthumbnail.image.rakuten.co.jp%2F%400_mall%2Fvanilla%2Fcabinet%2F500%2Fwd%2F500-pch4-mada.jpg%3F_ex%3D240x240&s=240x240&t=picttext)
![[商品価格に関しましては、リンクが作成された時点と現時点で情報が変更されている場合がございます。] [商品価格に関しましては、リンクが作成された時点と現時点で情報が変更されている場合がございます。]](https://hbb.afl.rakuten.co.jp/hgb/1f31ab94.37560391.1f31ab95.ff8a0587/?me_id=1200345&item_id=10223887&pc=https%3A%2F%2Fthumbnail.image.rakuten.co.jp%2F%400_mall%2Fbenkyo%2Fcabinet%2F04412013%2F07759855%2F4535653001273set5.jpg%3F_ex%3D240x240&s=240x240&t=picttext)
![[商品価格に関しましては、リンクが作成された時点と現時点で情報が変更されている場合がございます。] [商品価格に関しましては、リンクが作成された時点と現時点で情報が変更されている場合がございます。]](https://hbb.afl.rakuten.co.jp/hgb/1f372e1e.2b06d4a5.1f372e1f.2c07933e/?me_id=1192065&item_id=10001478&pc=https%3A%2F%2Fthumbnail.image.rakuten.co.jp%2F%400_mall%2Fvanilla%2Fcabinet%2F500%2Fwd%2F500-pch8-vd-mada.jpg%3F_ex%3D240x240&s=240x240&t=picttext)
![[商品価格に関しましては、リンクが作成された時点と現時点で情報が変更されている場合がございます。] [商品価格に関しましては、リンクが作成された時点と現時点で情報が変更されている場合がございます。]](https://hbb.afl.rakuten.co.jp/hgb/1f31a606.8eee9e29.1f31a607.375252cb/?me_id=1284077&item_id=10161671&pc=https%3A%2F%2Fthumbnail.image.rakuten.co.jp%2F%400_mall%2Fk-benkyo%2Fcabinet%2Fshohin103%2F4987402004446mail.jpg%3F_ex%3D240x240&s=240x240&t=picttext)
![[商品価格に関しましては、リンクが作成された時点と現時点で情報が変更されている場合がございます。] [商品価格に関しましては、リンクが作成された時点と現時点で情報が変更されている場合がございます。]](https://hbb.afl.rakuten.co.jp/hgb/1f2cff66.6e55008f.1f2cff67.038f5239/?me_id=1214524&item_id=10021170&pc=https%3A%2F%2Fthumbnail.image.rakuten.co.jp%2F%400_mall%2Ftanzoo-factory%2Fcabinet%2F04806237%2Fimgrc0074687642.jpg%3F_ex%3D240x240&s=240x240&t=picttext)
![[商品価格に関しましては、リンクが作成された時点と現時点で情報が変更されている場合がございます。] [商品価格に関しましては、リンクが作成された時点と現時点で情報が変更されている場合がございます。]](https://hbb.afl.rakuten.co.jp/hgb/1ec5eada.02841502.1ec5eadb.6360daa5/?me_id=1213310&item_id=19889537&pc=https%3A%2F%2Fthumbnail.image.rakuten.co.jp%2F%400_mall%2Fbook%2Fcabinet%2F1789%2F9784815701789.jpg%3F_ex%3D240x240&s=240x240&t=picttext)